دکتر فیروزه احمدی، متخصص رادیولوژی،استادیار بخش تصویر برداری پژوهشکده رویان
استفاده از ماده حاجب در سونوگرافی باعث ارتقاء روش سونوگرافی واژینال در تشخیص بیماریهای زنان شده است. استفاده از مایعات شفاف تشخیص و تعیین محل بافتهای غیرطبیعی را در رحم و فضاهای لگنی بهبود بخشیده است.از سال 1984 که ریچمن (Richman) و همکارانش برای اولین بار از مایع دکستران 70% برای اتساع کاویته رحمی استفاده کردند (7) تا کنون با پیشرفت تکنیک و تجهیزات ارزش تشخیصی این روش بهبود و ارتقاء یافته است و اکنون این روش بعلت سهولت اجرا ،داشتن حداقل عوارض وارزش تشخیصی و صحت تشخیصی بالا بعنوان اولین روش تشخیصی در ارزیابی ضایعات اکتسابی و مادرزادی شناخته شده است.
سونوگرافی ترانس واژینال امکان تشخیص ضایعاتی را که بالاتر از سرویکس قرار دارند و قابل مشاهده نیستند را فراهم کرده است. استفاده از ماده حاجب در این روش با اتساع حفره رحمی امکان بررسی و تشخیص محل دقیق ضایعات رحمی و همچنین آنومالی های مادرزادی رحم و ارزیابی باز بودن لوله ها با صحت تشخیصی بالا را امکان پذیر کرده است.
در این روش بعد از معاینه فیزیکی و انجام سونوگرافی واژینال پایه با تزریق نرمال سالین استریل از طریق سوند داخل رحمی و انجام همزمان سونوگرافی واژینال بررسی حفره رحمی انجام می شود. این روش در صورتیکه با ارزیابی باز بودن لوله ها با مشاهده پاساژ مایع به حفره لگنی همراه شود سونوهیستروسالپنگوگرافی نامیده می شود. با اضافه شدن روش کالر داپلر و سونوگرافی سه بعدی این روش کالر داپلر سونوهیستروسالپنگوگرافی و 3D سونوهیستروسالپنگوگرافی نامیده می شود. (7)
سونوهیستروگرافی در ابتدای فاز فولیکولار انجام می شود زیرا بعلت نازکی آندومتر بررسی ضایعات آسانتر است (روز 10-8 سیکل قاعدگی). استفاده از ضد التهاب غیر استروئیدی بصورت خوراکی یا شیاف مقعدی نیم ساعت قبل از انجام هیستروسونوگرافی برای کاهش درد کرامپی توصیه میشود.
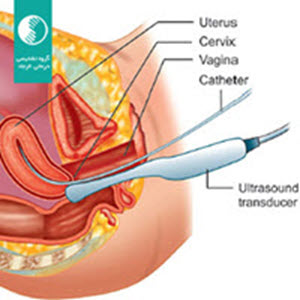
پس از اطمینان از عدم بارداری بیمار و نیز عدم وجود عفونت لگنی و گرفتن رضایت از بیمار مراحل انجام هیستروسونوگرافی به بیمار توضیح داده می شود. این روش باعث ایجاد اطمینان و آرامش و در نتیجه تسهیل انجام سونوگرافی می شود. بیمار در پوزیشن لیتوتومی قرار می گیرد. انجام سونوگرافی واژینال قبل از اجرای هیستروسونوگرافی اطلاعات مفیدی را در اختیار می گذارد.
بعد از اجرای کامل نکات آسپتیک و شستشوی پرینه با بتادین اسپاکولوم با سایز مناسب گذاشته می شود. پس از بررسی واژن از نظر ترشحات و بررسی ظاهر سرویکس ext. os با بتادین شستشو داده می شود. در صورت مشاهده علائم عفونت انجام هیستروسونوگرافی تا مصرف یک دوره آنتی بیوتیک به تعویق می افتد.
سوند فولی شماره 6 یا 8 بکمک فورسپس سر گرد وارد سرویکس وسپس کاویته رحمی می شود . هرچند جایگذاری سوند فولی در سرویکس نیز بعلت درد کمتر معمول می باشد. بالن سوند با cc1-0.5 آب مقطر پر می شود. پس از اطمینان از فیکس شدن سوند و خروج اسپاکولوم پروپ ترانس واژینال که با کاندوم یا دستکش استریل پوشانده شده است در فورنیکس خلفی قرار داده می شود. (در رحم آنته ورسه پروپ در قدام سرویکس و در رحم رتروورسه در فورنیکس خلفی قرار می گیرد) بررسی باید بصورتReal Time انجام شود، وبا روش 3DXI می توان پس از اتمام هیستروسونوگرافی تصاویر ضبط شده را در مقاطع مختلف بررسی کرد.
معمولا تزریق cc10-3 نرمال سالین استریل برای دیلاته شدن کاویتی رحم کافی است. قبل از تزریق نرمال سالین باید از عدم وجود حباب در داخل سرنگ مطمئن شد تا از بروز Artifact پیشگیری شود. (4)
قبل از تزریق نرمال سالین محل کتتر تعیین می شود. با شروع تزریق امکان ورود حبابهای کوچک وجود دارد که با ادمه تزریق از بین می رود. پس از دیلاته شدن رحم بشکل متقارن وآندومتر با ضخامت یکنواخت دیده می شود. در هیستروسونوگرافی نرمال علائمی به نفع توده داخل یا خارج رحمی دیده نمی شود.پاساژ نرمال سالین بداخل حفره لگنی دلالت بر باز بودن حداقل یک لوله دارد.
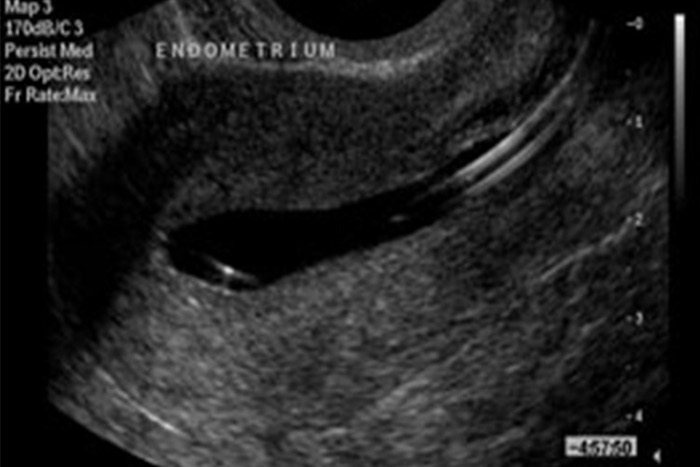
هیستروسونوگرافی بعنوان بهترین روش تشخیصی در آنومالی های اکتسابی مانند پولیپ و فیبروم و آنومالی های مادرزادی رحم مانند رحم دو شاخ و سپتوم دار است. طبق مطالعاتی که توسط Et AlGumus و López Navarrete JA (2و3) انجام شده است حساسیت و دقت تشخیصی هیستروسونوگرافی در تشخیص آنومالی های اکتسابی 88.8% و 84.4% است.
پولیپ عبارت است از یک هیپر پلازی فوکال غدد و استرومای آندومتر که بشکل یک کانون اکوژن نسبت به بافت میومتر (نمای هایپر اکو) مشاهده می شود و غالبا نمای کیستیک ظریفی در داخل پولیپ وجود داردکه می تواند مطرح کننده وجود پایه خونرسانی در پولیپ باشد (1). مطالعات متعددی در رابطه با دقت تشخیصی پولیپ با روشهای سونوگرافی، هیستروسونوگرافی و هیستروسکوپی انجام گرفته است.
با استفاده از هیستروسونوگرافی تعداد و محل دقیق پولیپها مشخص می شود ،که راهنمای خوبی برای اجرای هیستروسکوپی است.
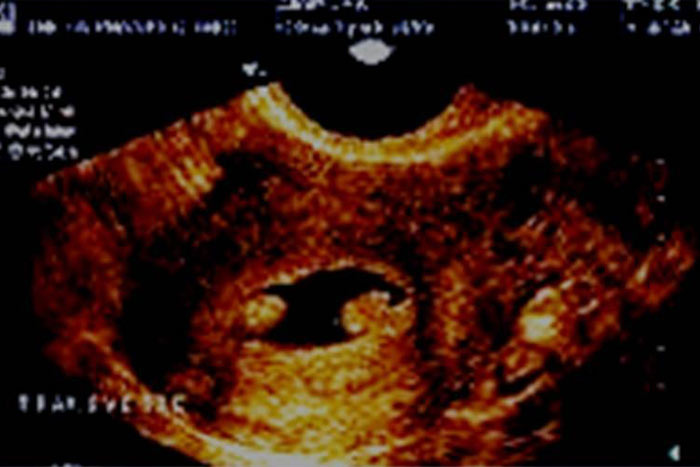
میوم ساب موکوزال یا فیبروم یکی از علل مهم خونریزی رحمی و ناباروری است. (1)
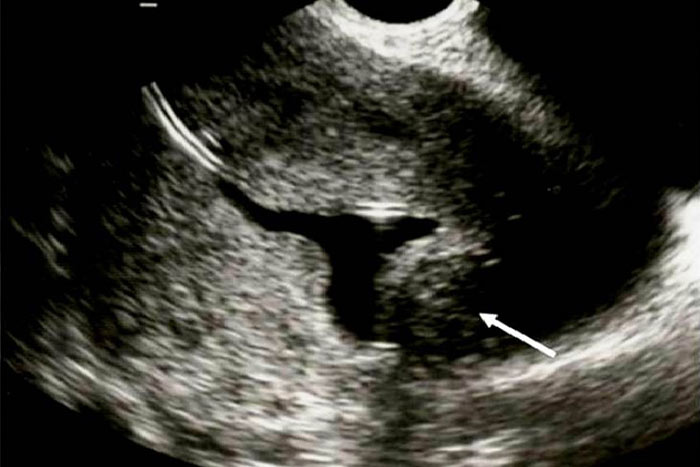
شیوع میوم در زنان بالای 30 سال 30-20% است میوم ساب موکوزال از میوم اینترا مورال توسط هیستروسکوپی و هیستروسونوگرافی افتراق داده می شود. احتمال خونریزی در میوم اینترا مورال بعلت عبور وریدهای شکننده بیشتر است. (7)
تشخیص دقیق محل و ارتباط میوم با آندومتر حتی در مواقعی که باعث ایجاد سایه صوتی (Acoustic Shadow) می شود با روش هیستروسونوگرافی امکان پذیر است .میوم با بافت هموزن و متراکم وبا ایجاد نمای هیپواکو تقریبا همیشه از پولیپ افتراق داده می شود. هر چند میومهای کوچک اینترامورال که کمتر از 1 سانتی متر قطر دارند اغلب هیپراکوبنظر می رسند. میوم معمولا با یک لایه اکوژن آندومتر پوشانده می شود. تعیین محل دقیق و اندازه میوم و درصد برجستگی آن بداخل کاویته رحمی از این نظر که جراحی و برداشتن فیبروم با برجستگی کمتر از 50% با هیستروسکوپ مشکل است، بسیار مهم می باشد. (1)
در سونوگرافی ترانس واژینال میوم ساب موکوزال با نمای اکوژنیسیته کمتر از آندومتر دیده می شود و حدود میوم کاملا مشخص است. در یک مطالعه مروری به ارزش تشخیصی بالای هیستروسونوگرافی و هیستروسکوپی در تشخیص میوم ساب موکوزال اشاره شده است. (1)
تخریب لایه بازال آندومتر بدنبال کورتاژ خشن و حاملگی پیشرفته و یا ابتلا به سل منجر به ایجاد اسکار و تشکیل باند فیبروتیک در داخل کاویته رحمی می شود. هیستروسونوگرافی به همراه روش سه بعدی 3D
مزایای زیادی در تشخیص چسبندگیها دارد تعیین محل دقیق چسبندگی در ارزیابی قبل از عمل جراحی از اهمیت زیادی برخوردار است. (1) چسبندگی معمولا بشکل باندهای فیبروتیک نازک و اکوژن که در عرض کاویته رحم کشیده شده اند، رویت می شود. نمای پاپیون شکل (bow-tie)در هیستروسونوگرافی نیز مشخصه چسبندگی داخل رحمی است. (7) .
هیپرپلازی آندومتر در نتیجه پرولیفراسیون غیرطبیعی آندومتر ایجاد می شود و علت خونریزی 8-4% زنان در دوران یائسگی است. ریسک فاکتورهای ایجاد هیپرپلازی عبارتند از: مصرف استروژن بدون
پروژسترون ، مصرف تاموکسیفن ، نولی پاریتی ،چاقی ، فشارخون بالا و دیابت. (4)
اجرای هیستروسونوگرافی در روزهای 10-7 سیکل قاعدگی که جدار آندومتر نازک و منظم است در تشخیص هیپرپلازی کمک کننده است. تشخیص به موقع هیپرپلازی از این نظر که احتمال پیشرفت هیپرپلازی تا مرحله کانسر وجود دارد بسیار مهم است.
تشخیص قطعی هیپرپلازی فقط با بیوپسی امکان پذیر است.
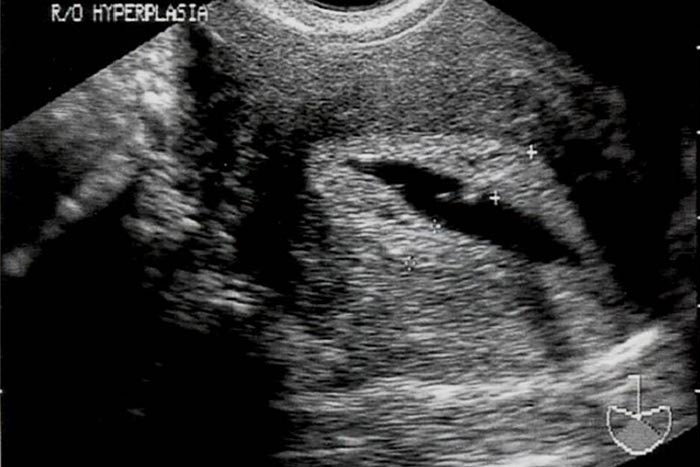
آدنومیوزیس عبارت است از انتقال غدد آندومتر از لایه بازال بداخل میومتر همراه با هیپرپلازی خفیف عضله رحم. در هیستروسونوگرافی آدنومیوزیس ممکن است بشکل نقاط کیستیک کوچک در لایه ساب آندومتر دیده شود. در فرم منتشر بیماری، آدنومیوزیس باعث بزرگی جنرالیزه رحم می شود اما فرم فوکال بدلیل ایجاد ضخامت نامتقارن در عضله رحمی بایستی از میوم افتراق داده شود.آدنومیوزیس در زنان مولتی پار بیشتر دیده می شود. (4)
شیوع آنومالی های مادرزادی رحم در مطالعات مختلف در جمعیتهای مختلف و با سیستمهای طبقه بندی متفاوت از %10-16/ 0 ذکر شده است. (5)
شیوع این آنومالیها در بیماران با سقط مکرر 27-15% اندازه گیری شده است.و رحم سپتوم دار شایعترین این آنومالی هاست (6)
روش هیستروسونوگرافی در افتراق رحم دو شاخ از سپتوم دار از مزیت زیادی نسبت به هیستروسالپنگوگرافی برخوردار است. ودر ارزیابی بیماران قبل از لاپاراسکوپی و هیستروسکوپی اهمیت زیادی دارد.
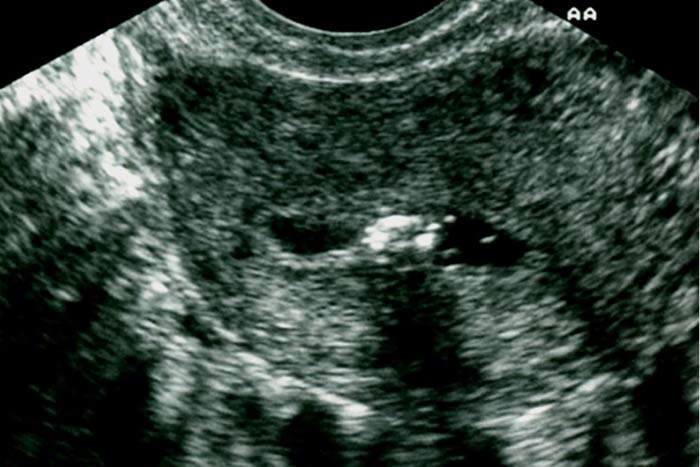
رحم تک شاخ به شکل یک رحم کوچک بشکل بیضی و گاهی با نمای موزی شکلBanana Configuration با تمایل یکطرفه در لگن و یک کورن دیده می شود. در بعضی از موارد رحم تک شاخ همراه با یک شاخ فرعی کوچک است. (8)
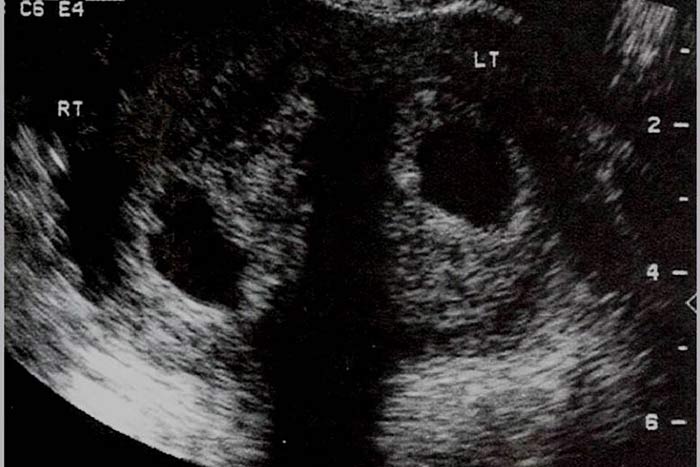
در این آنومالی نمای دو رحم و دو سرویکس کاملا مجزا بدون ارتباط دو کاویته و دو آندومتر رویت می شود در 75% موارد دیواره طولی در واژن وجود دارد. (8،7)
رویت ناچ بیشتر از یک سانتی متر در فوندوس رحم مطرح کننده رحم دو شاخ می باشد.هر دو شاخ در ظاهر و اندازه قرینه هستند و ارتباط کامل بین هر دو شاخ وجود دارد.در هیستروسونوگرافی دو آندومتر دیده می شود. (8،7)
در هیستروسونوگرافی فوندوس رحم کاملا صاف و یا با کمی تحدب دیده می شود ممکن است تقعر کمتر از 1 سانتی متر وجود داشته باشدو در رحم سپتوم دار دو آندومتر دیده می شود. در مواردیکه سپتوم کامل است سپتوم تا ext. os ادامه می یابد و ممکن است در هیستروسکوپی نمایی شبیه رحم دو شاخ داشته باشد.
1-Muralkami T. Okamura K.sonohysterography.In: Kurjak A.Arenas J.Donald School Textbook of TRANSVAGINAL SONOGRAPHY.1rd ed.New Delhi: Taylor & Francis. 2005. P. 322-339
2-Gumus II, Keskin EA, Kiliç E, Aker A, Kafali H, Turhan NO. Diagnostic value of hysteroscopy and hysterosonography in endometrial abnormalities in asymptomatic postmenopausal women. Arch Gynecol Obstet. 2008 ;278(3):241-4. Epub 2008 Jan 24.
3-López Navarrete JA, Herrera Otero JM, Quiroga Feuchter G, Munguía Quiroz F, Ramírez Angulo JA. Comparison between hysterosonography and hysterosalpinography in the study of endometrial abnormalities in infertility patients .Ginecol Obstet Mex. 2003 ;71:277-83.
4-Elsayes KM, Pandya A, Platt JF, Bude RO. Technique and diagnostic utility of saline infusion sonohysterography. nt J Gynaecol Obstet. 2009 ;105(1):5-9. Epub 2009 .20.
5-Shahrzad Gh. Ahmadi F.Vosough A. Zafarani F.A Congenital Malformation of uterus .In : Textbook and Atlas of Hysterosalpingography.1 st.Tehran . Boshra Publications. 2009.87-124
6- Alborzi S, Dehbashi S, Parsanezhad ME. Differential diagnosis of septate and bicornuate uterus by sonohysterography eliminates the need for laparoscopy. Fertil Steril. 2002 ;78(1):176-8.
7-Parson A. Fleischer A. Londono J.Sonohysterography and Sonohysterosalpingography. In :Fleischer C.Manning A. Jeanty P. Romero R. SONOGRAPHY IN OBSTETRICS & GYNECOLOGY. 6rd ed. New York: McGraw.Hill. 2001.p. 1109-1161
8- Hricak H. Akin Q.Sala E .section 2:Uterus.Diagnostic Imaging: Gynecology.1rd ed.San Francisco,CA:AMIRSYS. 2007.p.2-34
برای مشاهده مقالات بیشتر لطفا اینجا کلیک کنید.